Zahnfleischentzündung und Psyche: Wie Stress das Mikrobiom im Mund beeinflusst
Eine neue Studie enthüllt, wie chronischer Stress über das Mund-Mikrobiom die Schwere von Parodontitis beeinflusst. Entdecke die faszinierende Verbindung zwischen Psyche, Darm und Mundgesundheit und die Rolle von Omega-3-Fettsäuren.
Die Studie – Was wurde untersucht und warum betrifft dich das?
Hast du dich jemals gefragt, warum dein Zahnfleisch in stressigen Zeiten besonders empfindlich oder entzündet ist? Es ist kein Zufall. Die Verbindung zwischen unserem mentalen Zustand und unserer körperlichen Gesundheit ist tiefgreifender, als viele annehmen. Eine wegweisende Studie aus China und Neuseeland beleuchtet nun einen bisher wenig beachteten Mechanismus, wie chronischer Stress die Gesundheit unseres Zahnfleisches beeinflusst – und zwar über unser Mund-Mikrobiom.
Das Forschungsteam um Luo S. und Jin X. von der Chongqing Medical University hat untersucht, wie chronischer psychischer Stress die Parodontitis, eine schwerwiegende Zahnfleischerkrankung, verschärft. Sie wollten verstehen, welche Rolle dabei das Mikrobiom im Mund und die Immunantwort des Körpers spielen. Die Forschenden gingen der Frage nach, wie Stress die Zusammensetzung der Bakterien im Mund verändert und welche Folgen das für die Entzündungsprozesse im Zahnfleisch hat. Dies ist ein wichtiger Schritt, um die komplexen Zusammenhänge zwischen unserer Psyche und unserer körperlichen Gesundheit besser zu verstehen.
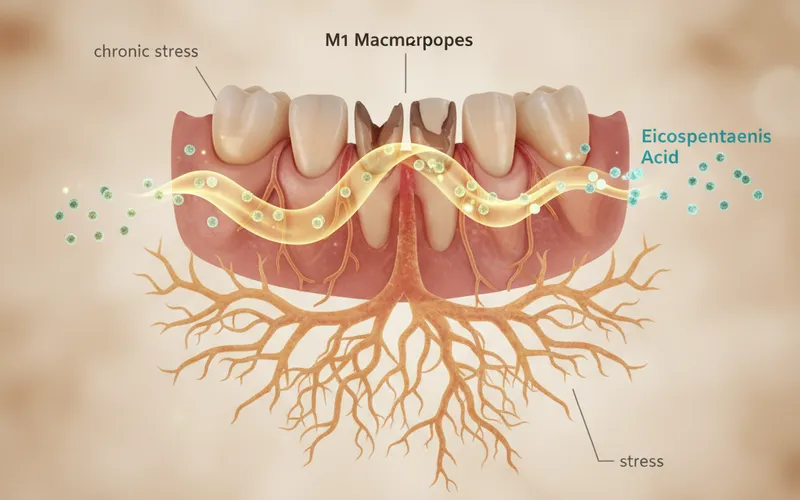
Für ihre Untersuchung nutzten die Wissenschaftler sowohl klinische Beobachtungen an Menschen als auch Tiermodelle (Mäuse). Bei den menschlichen Probanden stellten sie einen signifikanten Zusammenhang zwischen depressiven Symptomen und der Schwere der Parodontitis fest. Dieser Zusammenhang war mit einer spezifischen Zusammensetzung des oralen Mikrobioms verbunden. Im Tiermodell, in dem Mäusen chronischer Stress ausgesetzt wurden, zeigte sich eine Verschlechterung der Parodontitis. Besonders aufschlussreich war, dass eine Übertragung des Stuhl-Mikrobioms von gestressten Mäusen auf keimfreie Mäuse ausreichte, um die erhöhte Anfälligkeit für Parodontitis zu übertragen. Das deutet auf eine kausale Rolle des durch Stress veränderten Mikrobioms hin.
Mittels Metabolom-Analysen identifizierten die Forschenden einen Mangel an Eicosapentaensäure (EPA), einer Omega-3-Fettsäure, bei den gestressten Mäusen mit Parodontitis. Weiterhin konnten sie zeigen, dass die Gabe von EPA die Parodontitis linderte, indem sie einen pro-entzündlichen Signalweg (NF-κB) unterdrückte und so die Aktivierung bestimmter Immunzellen (M1-Makrophagen) hemmte.
Quelle: Luo S, Lou F, Yang P, Zhang Y, Yan L, Dong Y, Yang B, Wang H, Liu Y, Pu J, Cannon RD, Xie P, Ji P, Jin X. Dysregulation of Oral Microbial Eicosapentaenoic Acid Induced by Chronic Restraint Stress Exacerbates Periodontitis via M1 Macrophage Polarization. Adv Sci (Weinh). 2026 Mar 5:e21346. PubMed-ID: 41783924
Was heisst das wirklich? – Die kritische Einordnung
Diese Studie liefert faszinierende Einblicke in die komplexe Verbindung zwischen Stress, unserem Mikrobiom und der Entstehung von Parodontitis. Doch was bedeuten diese Ergebnisse wirklich für dich?
Zunächst ist es wichtig zu verstehen, dass die Studie sowohl klinische Beobachtungen als auch Tiermodelle verwendet hat. Die Korrelation zwischen depressiven Symptomen und Parodontitis bei Menschen ist ein starker Hinweis, aber eine Korrelation bedeutet nicht zwingend eine Kausalität. Hier kommen die Tiermodelle ins Spiel: Die Übertragung des Mikrobioms von gestressten Mäusen auf keimfreie Mäuse, die dann eine erhöhte Parodontitis zeigten, ist ein sehr starkes Argument für eine kausale Rolle des Mikrobioms.
Die Messung von Surrogatparametern wie der M1-Makrophagen-Polarisation und die NF-κB-Signalweg-Aktivierung sind wichtige mechanistische Erkenntnisse. Sie zeigen uns, wie auf zellulärer Ebene die Entzündungsprozesse ablaufen. Ein verbesserter Laborwert oder eine reduzierte Entzündungsaktivität im Tiermodell ist aber noch kein direkter Beweis dafür, dass es dir als Mensch besser geht. Es ist jedoch ein sehr vielversprechender Ansatzpunkt für zukünftige Therapien.
Ein grosser Pluspunkt der Studie ist die Identifizierung von EPA als potenziellen therapeutischen Ansatz. Dass eine spezifische Substanz, die durch Stress beeinflusst wird, gezielt Entzündungen hemmen kann, ist ein konkretes und greifbares Ergebnis.
Für wen gelten die Ergebnisse? Die klinischen Beobachtungen beziehen sich auf Menschen mit depressiven Symptomen. Das Tiermodell mit «restraint stress» (Fixierungsstress) ist eine etablierte Methode, um chronischen Stress zu simulieren, aber es ist natürlich nicht eins zu eins auf die vielfältigen Stressoren im menschlichen Alltag übertragbar. Trotzdem sind die zugrundeliegenden physiologischen Mechanismen oft ähnlich.
Denkwerkzeug: Wenn du selbst unter chronischem Stress leidest und gleichzeitig Probleme mit deinem Zahnfleisch hast, frag dich: Könnte mein Stresslevel ein unerkannter Faktor sein, der meine Mundgesundheit beeinflusst? Diese Studie legt nahe, dass es sich lohnen könnte, hier genauer hinzuschauen.
Der Geist im Körper – Die psychophysiologische Perspektive
Hier zeigt sich das psychophysiologische Interaktionsmodell in seiner ganzen Klarheit. Diese Studie ist ein Paradebeispiel dafür, wie der Geist – in diesem Fall in Form von chronischem Stress – direkt in die Körperphysiologie eingreift und weitreichende Konsequenzen hat, die weit über das hinausgehen, was man gemeinhin mit «Stress» verbindet.
Der chronische Stress, der in dieser Studie untersucht wurde, ist kein abstraktes Konzept. Es ist das Gefühl der Überforderung, der ständigen Anspannung, das viele von uns im Alltag erleben. Und diese mentale oder emotionale Belastung führt zu einer messbaren Veränderung unseres Körpers: Sie beeinflusst das Mikrobiom im Mund. Das ist keine Einbildung, sondern eine physiologische Realität. Dein Stresslevel kann also direkt die Bakterien in deinem Mund verändern und damit die Anfälligkeit für Entzündungen erhöhen.
Ein weiterer faszinierender Aspekt ist die Erkenntnis, dass durch Stress die Verfügbarkeit von Eicosapentaensäure (EPA) reduziert wird. EPA ist eine Omega-3-Fettsäure, die bekannt für ihre entzündungshemmenden Eigenschaften ist. Wenn Stress die Produktion oder Verwertung von EPA stört, dann fehlt dem Körper ein wichtiges Werkzeug, um Entzündungen zu kontrollieren. Das ist ein direkter mechanistischer Link zwischen Stress und Entzündungsbereitschaft.
Diese Erkenntnisse unterstreichen einmal mehr, dass unsere Gesundheit nicht in isolierten Systemen funktioniert. Die Mundgesundheit ist nicht nur eine Frage der Zahnpflege. Sie ist untrennbar mit unserem Darm-Mikrobiom (wie die fäkale Mikrobiom-Transplantation zeigt), unserem Immunsystem und unserer psychischen Verfassung verbunden. Deine innere Überzeugung, deine Emotionen und dein Stresslevel sind keine Randthemen, sondern Akteure, die aktiv in dein physiologisches Gleichgewicht eingreifen und es entweder fördern oder stören können.
Es ist gut denkbar, dass auch der Placebo-Effekt hier eine Rolle spielen könnte, wenn es um die Anwendung von Therapien geht. Wenn jemand mit der Überzeugung eine Behandlung beginnt, dass sie wirken wird, kann dies die körpereigenen Heilungsprozesse zusätzlich anstossen – selbst bei rein physiologischen Problemen wie Parodontitis. Umgekehrt kann eine negative Erwartungshaltung (Nocebo-Effekt) die Heilung behindern.
Der grössere Kontext – Einordnung und Abhängigkeiten
Diese Studie ist ein wichtiges Puzzleteil in einem immer komplexer werdenden Bild der Gesundheitsforschung. Sie bestätigt und erweitert unser Verständnis der sogenannten «Darm-Hirn-Achse» um eine «Darm-Mund-Achse» – oder genauer, eine «Stress-Mikrobiom-Entzündungs-Achse», die den Mundraum einschliesst. Die Finanzierung der Studie erfolgte durch chinesische und neuseeländische Forschungseinrichtungen, was auf eine unabhängige wissenschaftliche Arbeit hindeutet. Es wurden keine offensichtlichen Interessenkonflikte genannt, was die Glaubwürdigkeit der Ergebnisse stärkt.
Die Studie fügt sich gut in die wachsende Zahl von Untersuchungen ein, die die Bedeutung des Mikrobioms für unsere Gesundheit hervorheben. Es ist bekannt, dass Stress das Darm-Mikrobiom beeinflussen kann, und diese Studie zeigt nun, dass dies auch für das Mund-Mikrobiom gilt – mit direkten Auswirkungen auf die Mundgesundheit. Die Entdeckung, dass EPA eine Schlüsselrolle spielt und durch Stress beeinflusst wird, öffnet neue Wege für präventive und therapeutische Ansätze.
Was wurde nicht kontrolliert? Wie bei jeder Studie gibt es auch hier Grenzen. Die Vielfalt der menschlichen Ernährung, Schlafgewohnheiten, soziale Unterstützung und andere Bewältigungsstrategien für Stress sind schwer in einem Studiendesign zu erfassen und könnten die Ergebnisse beeinflussen. Auch die genaue Art und Dauer des chronischen Stresses bei Menschen ist viel variabler als im Tiermodell. Eine einzelne Studie kann nicht alle Faktoren abbilden, aber sie liefert wertvolle Hypothesen für weitere Forschung.
Denkwerkzeug: Bevor du auf Basis dieser Studie dein Leben komplett umkrempelst, frag dich: Passt diese Erkenntnis zu meinem bisherigen Wissen über die Zusammenhänge von Stress und Gesundheit? Bestätigt sie, was ich vielleicht schon intuitiv gespürt habe, oder widerspricht sie dem? Eine einzelne Studie ist ein Hinweis, kein endgültiges Urteil.
Was heisst das für dich? – Fazit und Alltagsrelevanz
Diese Forschung hat konkrete Implikationen für dein tägliches Leben, besonders wenn du zu den Menschen gehörst, die unter Stress leiden und gleichzeitig mit Zahnfleischproblemen zu kämpfen haben. Hier sind 2–3 konkrete Erkenntnisse, die du mitnehmen kannst:
- Stressmanagement ist Mundgesundheitsmanagement: Lerne effektive Strategien zur Stressbewältigung. Ob Meditation, Achtsamkeitsübungen, regelmässige Bewegung oder ausreichend Schlaf – alles, was dir hilft, deinen Stress zu reduzieren, könnte auch deiner Mundgesundheit zugutekommen. Es ist nicht nur gut für deine Seele, sondern auch für dein Zahnfleisch.
- Achte auf dein Mikrobiom: Eine ausgewogene Ernährung, reich an Ballaststoffen und präbiotischen Lebensmitteln, kann ein gesundes Mikrobiom fördern – sowohl im Darm als auch im Mund. Auch wenn die Studie sich auf EPA konzentriert, ist die allgemeine Pflege deines Mikrobioms ein wichtiger Schritt für deine Gesundheit.
- Omega-3-Fettsäuren als Unterstützung: Die Studie weist auf EPA als potenzielles therapeutisches Mittel hin. Sprich mit deinem Arzt oder Zahnarzt darüber, ob eine Supplementierung mit Omega-3-Fettsäuren (reich an EPA) für dich sinnvoll sein könnte, insbesondere wenn du unter chronischem Stress und Parodontitis leidest. Natürliche Quellen sind fettiger Fisch wie Lachs, Makrele oder Sardinen.
Was solltest du NICHT daraus schliessen? Diese Studie ist kein Freifahrtschein, die klassische Mundhygiene zu vernachlässigen. Regelmässiges Zähneputzen, Zahnseide und professionelle Zahnreinigungen bleiben unerlässlich. Stressmanagement und eine gesunde Ernährung sind eine Ergänzung, kein Ersatz für die Basisversorgung.
Diese Erkenntnisse sind besonders relevant für Menschen, die unter chronischem Stress stehen, sei es beruflich oder privat, und die wiederkehrende oder hartnäckige Zahnfleischentzündungen haben. Für Menschen ohne diese Probleme ist es eine gute Erinnerung daran, wie vernetzt unser Körper ist und wie wichtig ein ganzheitlicher Blick auf die Gesundheit ist.
Der psychophysiologische Gedanke zum Schluss: Dein Körper reagiert nicht nur auf das, was du isst und wie du dich bewegst, sondern auch fundamental auf das, was du denkst und fühlst. Die Verbindung zwischen deinem Stresslevel und deinem Mund-Mikrobiom ist ein weiteres, bemerkenswertes Beispiel dafür. Kümmere dich um deinen Geist, und dein Körper wird es dir danken – bis in den letzten Winkel deines Mundes. Welche weiteren faszinierenden Verbindungen zwischen Psyche und Physiologie werden wir wohl als Nächstes entdecken?
Bleib neugierig und achtsam mit dir selbst – deine Gesundheit ist ein komplexes Meisterwerk, das es zu verstehen und zu pflegen gilt.
Wissenschaftliche Quelle
Advanced science (Weinheim, Baden-Wurttemberg, Germany)